ACCUEIL / DERNIERS ARTICLES / LE SYNDROME DE LA BANDELETTE ILIO-TIBIALE

LE SYNDROME DE LA BANDELETTE ILIO-TIBIALE
Le syndrome de la bandelette ilio-tibiale (ou syndrome de l’essuie-glace) est une douleur fréquente au genou et typique des sports à base de course. Il résulte d'un frottement excessif de la bandelette ilio-tibiale contre la face externe du genou. C’est l’une des trois principales causes de douleurs aux genoux chez les sportifs :
- Le syndrome fémoro-patellaire ;
- Le syndrome de la bandelette ilio-tibiale (ou syndrome de l’essuie-glace) ;
- La tendinopathie rotulienne (jumper’s knee).
À lire également : Les meilleurs exercices en cas de douleurs aux genoux.
SOMMAIRE
3.Facteurs prédisposant aux blessures
4.Traitement du syndrome de l’essuie-glace
Renforcement des muscles de la hanche
Mécanisme de blessure
Lors de chaque foulée, la bandelette ilio-tibiale est susceptible de venir frotter contre le condyle du fémur (bosse osseuse). L’accumulation de ces micro-traumatismes peut à la longue entraîner une inflammation douloureuse et invalidante pour la pratique sportive. Contrairement à la course à pied, les exercices de musculation sont peu traumatisants pour la bandelette ilio-tibiale. Le plus souvent, vous pouvez donc continuer à vous entraîner à la salle de sport, même pendant la phase aiguë de la douleur. Si les pratiquants de musculation ne sont pas concernés par cette pathologie, d’autres douleurs aux genoux peuvent venir contrarier leur entraînement.
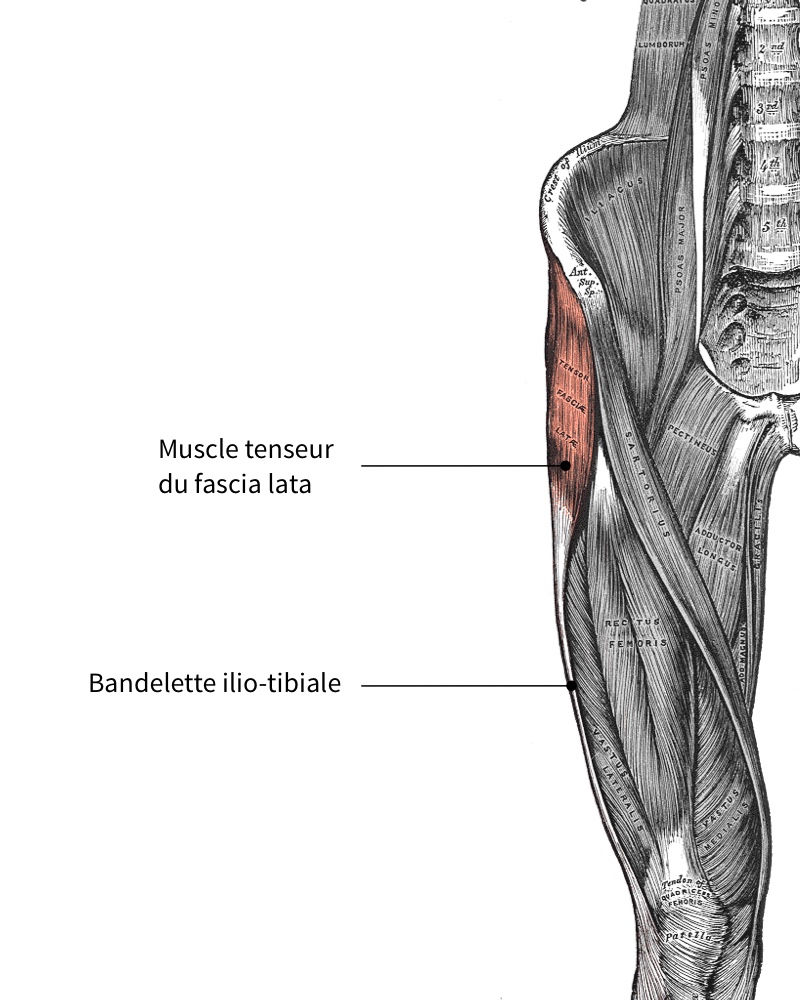
Bandelette ilio-tibiale © Bartleby.com
Examen clinique
La douleur est localisée sur la face externe du genou, et elle survient presque toujours après plusieurs minutes de course à pied. La palpation de la bande ilio-tibiale au niveau de son attache sur le fémur est douloureuse. Le syndrome de l’essuie-glace est particulièrement gênant lors des activités sportives, mais les activités du quotidien sont dans l’ensemble bien tolérées.
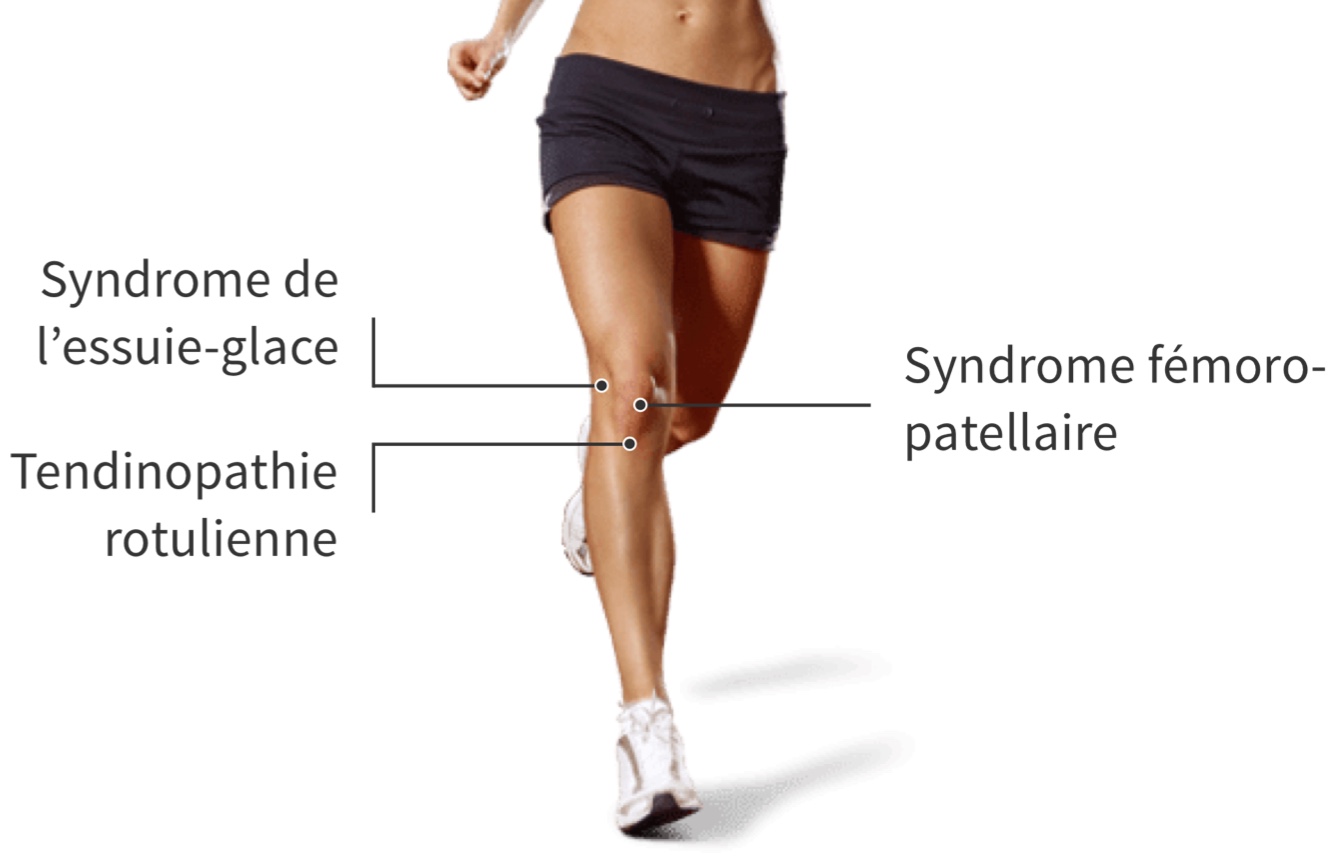
Localisation des trois principales douleurs aux genoux.
Les facteurs prédisposant aux blessures
De nombreux facteurs peuvent être à l'origine du syndrome de la bandelette ilio-tibiale, si fréquent chez les coureurs à pied :
Une paire de chaussure inappropriée ;
Une augmentation trop rapide du volume de course ;
Une absence d’échauffement ;
Une faiblesse des muscles de la hanche (petit et moyen fessiers notamment).
Traitement du syndrome de l’essuie-glace
Le traitement du syndrome de l’essuie-glace est assez similaire à celui d’une douleur fémoro-patellaire. Il faut mettre l’accent sur le renforcement des muscles profonds de la hanche (petit et moyen fessiers, rotateurs externes). Leur rôle dans la course à pied est de stabliser le bassin et de maintenir l’articulation du genou dans une position neutre, réduisant ainsi les risques de blessures. Les études scientifiques montrent que les douleurs aux genoux sont la plupart du temps associées à un manque de force des hanches.
Il est également important d’inclure des automassages et des étirements légers des membres inférieurs. Ils contribueront à diminuer l’inflammation et à favoriser le processus de guérison.
En phase aiguë, il convient d’interrompre la pratique de la course à pied pour ne pas entretenir l’inflammation et pour laisser l’articulation se reposer. Vous pourrez reprendre progressivement l’entraînement cardio après 6 à 8 semaines de réathlétisation, tout en continuant le renforcement musculaire et la thérapie manuelle.
Thérapie manuelle
Dans le cadre de la réathlétisation du syndrome de l’essuie-glace, réalisez cette routine de thérapie manuelle 4 à 5 fois par semaine :
- Automassage des quadriceps : 2 séries de 30 à 40 secondes
- Automassage de la bande ilio-tibiale : 2 séries de 30 à 40 secondes
- Étirement léger des fléchisseurs de la hanche : 1 série de 20 seccondes
- Étirement léger des ischio-jambiers et des fessiers : 1 série de 20 secondes
- Étirement léger des quadriceps : 1 série de 20 secondes

Automassage de la bande ilio-tibiale © Ehsan Afshari. Comparison of the Immediate Effect of Active Stretching Techniques and Self-Myofascial Release...
Renforcement des muscles de la hanche
Effectuez ce programme spécifique de renforcement 2 à 3 fois par semaine :
Semaines 1 à 2
- Abduction de la hanche, allongé au sol : 2 x 10 réps
- Rotation externe de la hanche (clamshell) : 2 x 10 réps
- Relevé de bassin au sol (bridge) : 2 x 10 réps
- Planche frontale : 2 x 20 sec
Semaines 3 à 4
- Déplacement latéral avec mini-bande élastique : 2 x 10 m
- Rotation externe de la hanche (clamshell) : 2 x 12 réps
- Relevé de bassin au sol (bridge) : 2 x 15 réps
- Planche latérale : 2 x 20 sec
Semaines 5 à 6
- Déplacement latéral avec mini-bande élastique : 3 x 10 m
- Rotation externe de la hanche (clamshell) : 3 x 12 réps
- Relevé de bassin au sol, sur une jambe : 3 x 10 réps
- Planche latérale : 3 x 20 sec
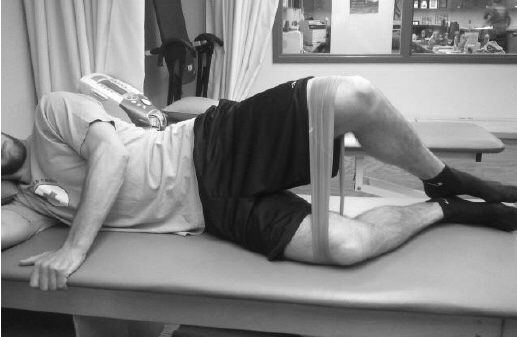
Rotation externe de la hanche avec mini-bande élastique (clamshell) © Kathleen Marie Scott. Gluteal and hip muscle strength of physically acrive collegiate students following a six week exercise program.
Reprise progressive de la course à pied
Une fois que vous serez capable de réaliser 20 à 30 minutes de marche rapide sans douleur (généralement après 6 semaines de réathlétisation), réintroduisez progressivement la course à pied. Effectuez 2 séances par semaine en respectant la progression suivante :
| Semaines | Course | Marche | |
|---|---|---|---|
| 6 | 5 x | 1 min | 3 min |
| 7 | 5 x | 1 min 30 | 2 min 30 |
| 8 | 5 x | 2 min | 2 min |
| 9 | 5 x | 2 min 30 | 1 min 30 |
| 10 | 5 x | 3 min | 1 min |
Échauffement minimum
Prenez l’habitude de bien vous échauffer avant votre entraînement de course à pied. C’est une étape indispensable au bon déroulement de votre pratique sportive. Sans échauffement, vous serez moins performant et vous risquez de vous faire mal bêtement. Réalisez systématiquement cette séquence d’échauffement minimum :
- Automassage des cuisses et des mollets × 40 sec
- Étirement léger des quadriceps × 20 sec
- Squat × 10 réps
- Jumping jacks × 15 réps
- Montée de genoux × 20 m
- Déplacement latéral × 20 m
- Course arrière × 20 m
- Cardio à faible intensité × 2 à 3 min
HAUT DE PAGE OU DERNIERS ARTICLES
Cédric Genin © 225 Fitness Studio, tous droits de reproduction réservés.
Mise en ligne le 01 avril 2024.
Référence :
1. J Orthop Surg Res. 2020; 15: 188. Iliotibial band syndrome rehabilitation in female runners: a pilot randomized study. Janine McKay.
2. Phys Ther Sport. 2022 Mar:54:44-52. Conservative treatment of iliotibial band syndrome in runners: Are we targeting the right goals ? Miriam C Friede.
3. Clin J Sport Med. 2000 Jul;10(3):169-75. Hip abductor weakness in distance runners with iliotibial band syndrome. M Fredericson.
4. Clin Biomech (Bristol, Avon). 2007 Nov;22(9):951-6. ASB clinical biomechanics award winner 2006 prospective study of the biomechanical factors associated with iliotibial band syndrome. Brian Noehren.
5. Moving Beyond Exercises for Managing PFP, Patella Tendinopathy and Iliotibial Band Syndrome Sports Kongres.
6. Strength & Conditioning Journal 30(5). October 2008. Gluteus Medius: Applied Anatomy, Dysfunction, Assessment, and Progressive Strengthening. Laura Presswood.
7. J Orthop Sports Phys Ther. 2009 Jul;39(7):532-40. Gluteal muscle activation during common therapeutic exercises. Lindsay J Distefano.

Programme de réathlétisation en ligne
à partir de 60€ par mois
- Protocole de rééducation non opératoire et postopératoire de l’épaule, du coude, de la hanche, du genou, du pied et de la cheville.
- Rééquilibrer les forces musculaires.
- Retrouver de la mobilité et de l’amplitude de mouvement.
- Améliorer la proprioception et la stabilité articulaire.
- Limiter les risques de blessure à long terme.




